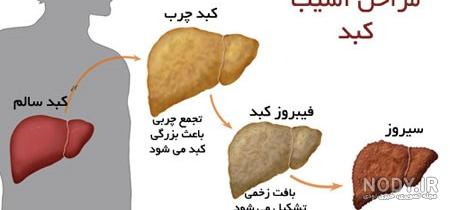
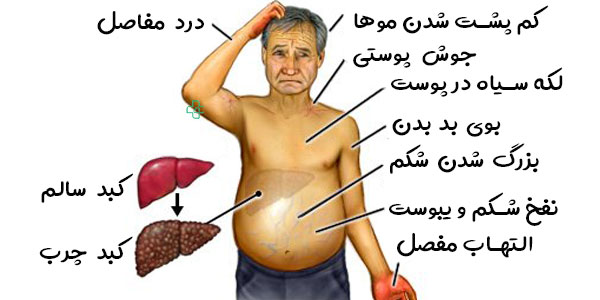
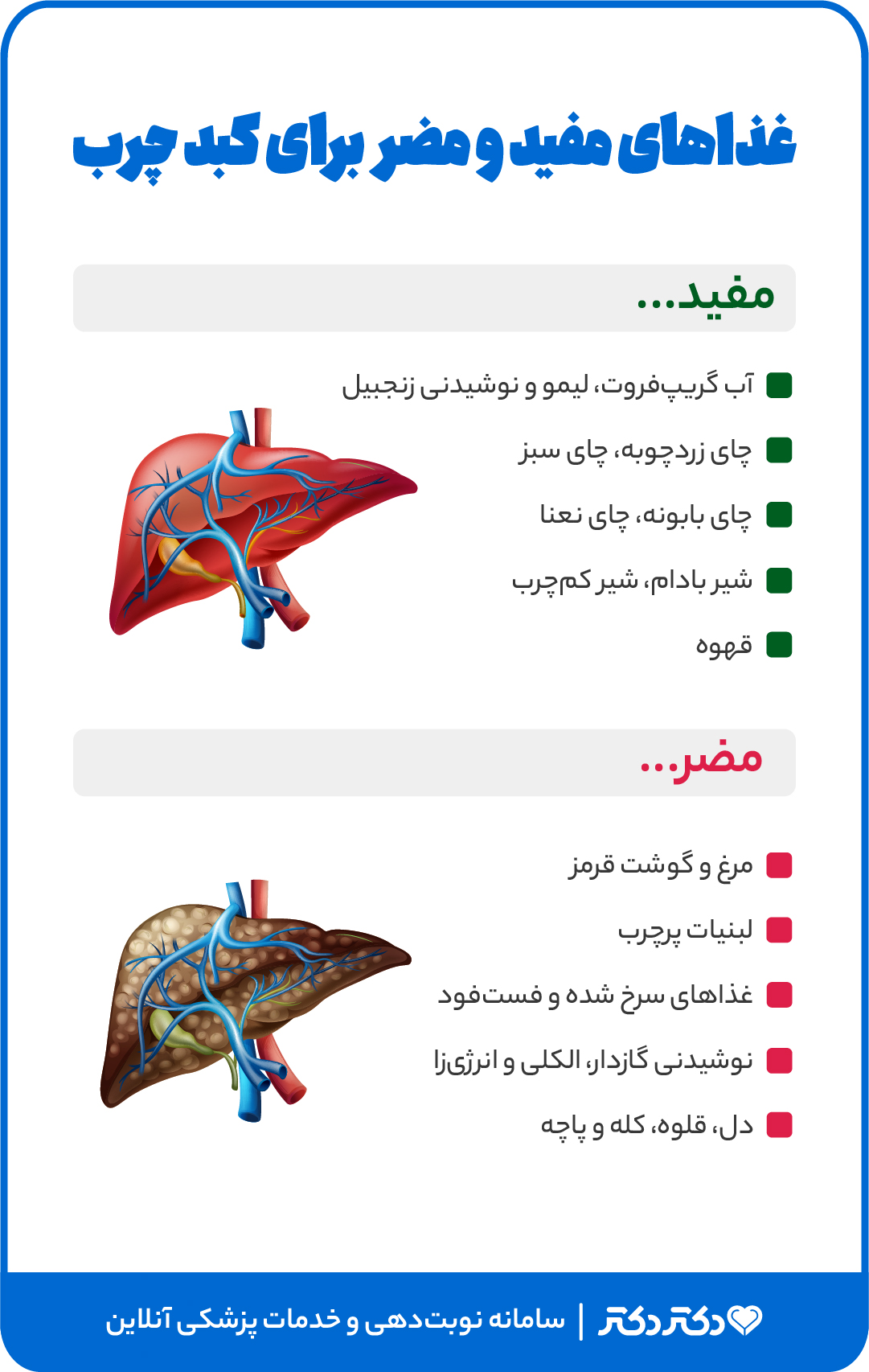
برای سودای بدن چی خوبه؟ درمان غلبه سودا در طب سنتی و تغذیه
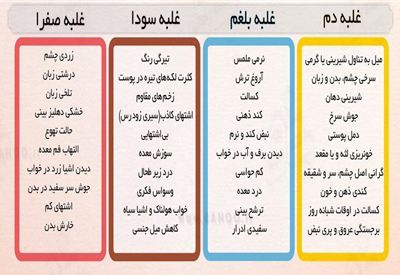
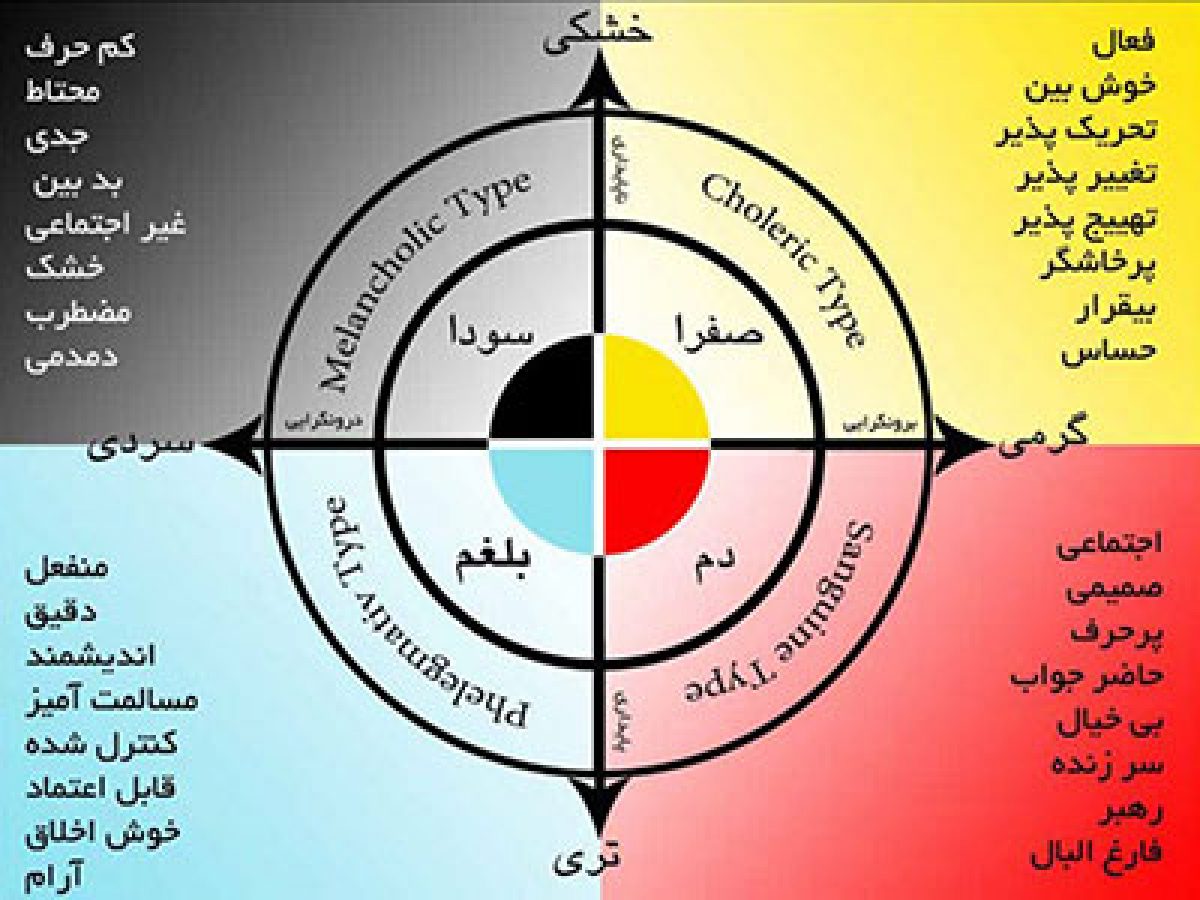
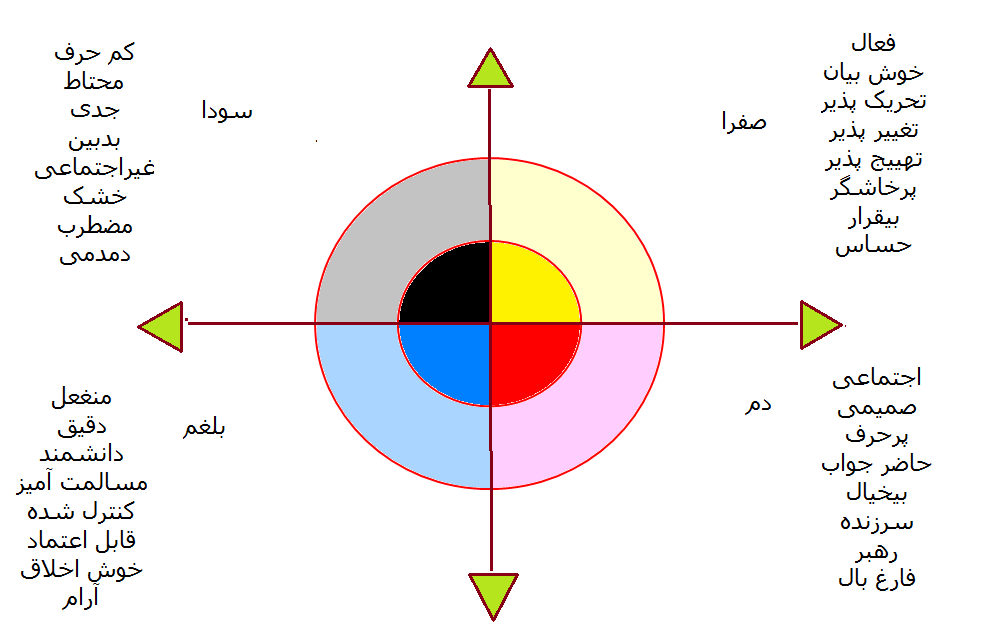
در طب سنتی ایرانی، یکی از مفاهیم کلیدی و پایهای، وجود چهار خلط اصلی در بدن است: صفرا، دم، بلغم و سودا. تعادل بین این اخلاط برای حفظ سلامت جسم و روان ضروری است. در این میان، خلط سودا یکی از مهمترین اخلاطی است که در صورت افزایش و غلبه، میتواند مشکلات متعددی در بدن ایجاد کند، از جمله افسردگی، وسواس، تیرگی پوست، یبوست مزمن، سردی دست و پا، اختلالات خواب، و حتی مشکلات گوارشی و جنسی. در این مقاله بهطور کامل بررسی میکنیم که سودا چیست؟ علائم غلبه سودا چیست؟ و برای کاهش سودا چه بخوریم و چه نخوریم؟ این راهنمای جامع با رویکرد طب سنتی تنظیم شده و شامل تغذیه، پرهیزها، داروهای گیاهی و نکات سبک زندگی است.
سودا چیست و چه نقشی در بدن دارد؟
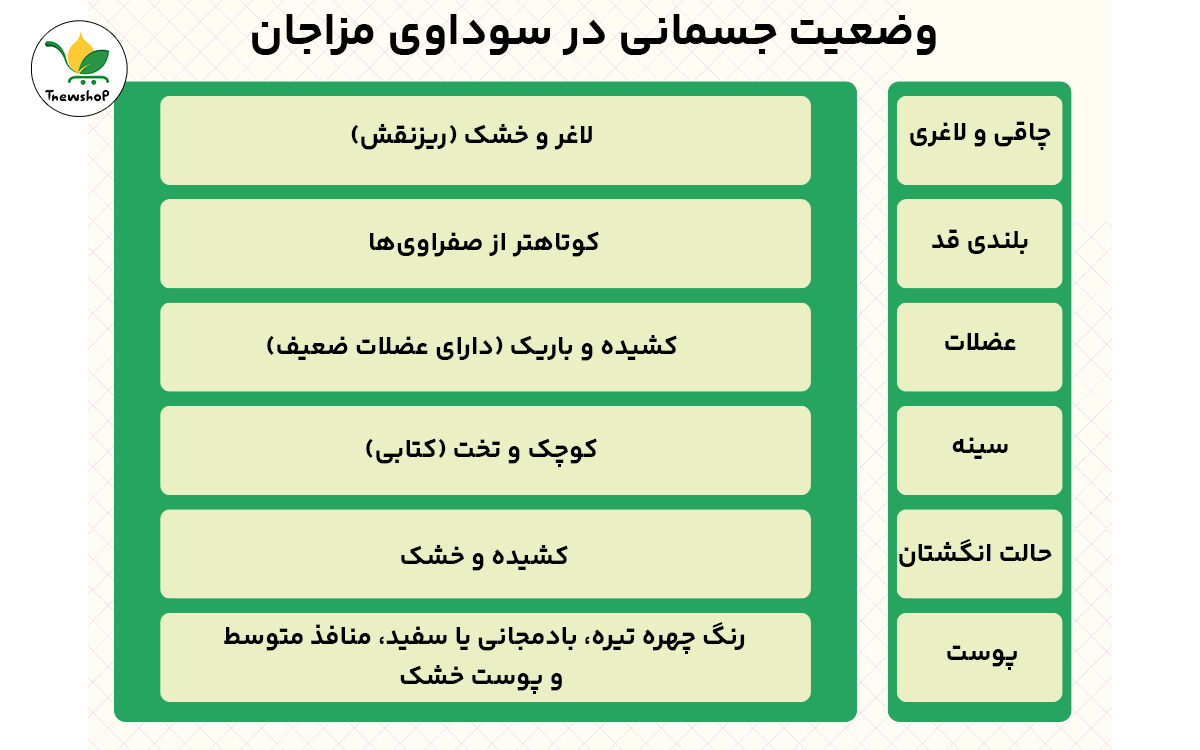
در طب سنتی، سودا (یا خلط سوداوی) طبیعتی سرد و خشک دارد و از دیدگاه عملکردی با اعصاب، مغز، استخوانها و تفکر در ارتباط است. سودا در حالت تعادل، عملکردهای مفیدی مانند تمرکز ذهنی و حفظ ساختار بدنی دارد، اما در صورت افزایش، فرد دچار علائم روحی و جسمی میشود.علائم غلبه سودا در بدن
زمانی که مقدار خلط سودا از حد طبیعی بیشتر شود، علائم زیر ممکن است بروز پیدا کند:- اضطراب، افسردگی، افکار منفی و وسواس
- بیخوابی و بیدار شدنهای شبانه
- یبوست مزمن و نفخ معده
- تیرگی یا لکههای تیره روی پوست، بهویژه زیر چشم و صورت
- لاغری مفرط یا کاهش اشتها
- سردی دست و پا
- درد در مفاصل بهویژه زانو و پشت
- احساس ترس، گوشهگیری یا بیانگیزگی
- خشکی پوست و ترک کف پا
- عدم تمایل به معاشرت و کاهش میل جنسی

برای سودای بدن چی خوبه؟
1. اصلاح تغذیه؛ اولین گام در کاهش سودا
یکی از اصلیترین روشهای کنترل و کاهش سودا، تغذیه مناسب است. خوردن غذاهایی با طبیعت گرم وتر میتواند به تعادل سودا کمک کند.غذاهای مفید برای کاهش سودا:
- گوشت گوسفند تازه، بهویژه آبگوشت با نخود و دارچین
- آشهای ساده با سبزیجاتی مثل گشنیز، تره، اسفناج
- حلیم سنتی با شیره انگور یا عسل
- شیر برنج با گلاب و عسل
- زرده تخممرغ عسلی
- شیره انگور (دوشاب)
- مربای سیب، به، هویج، آلبالو یا بالنگ
- روغن حیوانی و کره محلی
- نخودآب با دارچین و زعفران
- دمنوشهایی مانند گل گاوزبان، سنبلالطیب، بهلیمو، بادرنجبویه
2. پرهیزهای غذایی برای کاهش سودا
مصرف برخی مواد غذایی سودا را تشدید میکند. افراد سوداوی یا دارای غلبه سودا باید از خوردن موارد زیر پرهیز کنند:- غذاهای مانده، کنسروی، یخزده و فستفود
- گوشت گاو، گوشت مانده، کلهپاچه
- عدس، بادمجان، قارچ، گوجهفرنگی
- سرکه، ترشی، رب صنعتی
- پنیر شور، ماست ترش، دوغ صنعتی
- نوشابه، قهوه، کاکائو
- تخمه، تنقلات شور، خوراکیهای کارخانهای
- شیرینیجات صنعتی و کیک و کلوچه کارخانهای
- آب سرد با غذا یا بلافاصله بعد از غذا
3. داروهای گیاهی مؤثر برای دفع سودا
در طب سنتی، گیاهان دارویی نقش مهمی در اصلاح اخلاط دارند. برخی از گیاهان برای دفع یا کاهش سودا عبارتاند از:- افتیمون: یکی از بهترین گیاهان ضد سودا، مخصوصاً برای افسردگی و وسواس
- بسفایج: برای دفع سودا از مغز و تقویت اعصاب
- گل گاوزبان: آرامبخش و تنظیمکننده مزاج سوداوی
- زنجبیل: گرمکننده و ضدسودا، بهویژه در معده
- بابونه: متعادلکننده اعصاب و تقویتکننده گوارش
- شربت افتیمون یا شربت بنفشه: نسخههای ترکیبی مخصوص سودا
- اسطوخودوس: مفید برای پاکسازی سودا از مغز و آرامشدهنده
4. سبک زندگی مناسب برای تعدیل سودا
مزاج سوداوی در صورتی که با سبک زندگی نامناسب همراه باشد، تشدید میشود. برای کاهش سودا:- خواب کافی داشته باشید، بهخصوص خواب شبانه منظم و زودهنگام
- از بیدار ماندن شبها و کار فکری زیاد در شب پرهیز کنید
- سعی کنید ورزشهای سبک مانند پیادهروی، شنا یا یوگا انجام دهید
- از نشستن طولانیمدت خودداری کنید
- تنفس عمیق و مدیتیشن را وارد برنامه روزانه کنید
- ماساژ با روغن بنفشه، بابونه یا زیتون در نواحی شانه، سر، پشت و پاها بسیار مؤثر است
- از قرار گرفتن در مکانهای سرد و تاریک بپرهیزید
- مطالعه افراطی، نشخوار ذهنی، اضطراب و اخبار منفی را محدود کنید
5. پاکسازی بدن از سودا
برخی روشهای پاکسازی در طب سنتی برای درمان غلبه سودا استفاده میشوند، از جمله:- فصد و حجامت: مخصوصاً حجامت ناحیه سر یا کتف
- قی (در شرایط خاص و با نظر پزشک سنتی)
- تنقیه با روغنهای خاص برای کاهش سودا در دستگاه گوارش
- روزهدرمانی و پرهیزهای دورهای (زیر نظر متخصص طب سنتی)

چه میوههایی برای سودا مفیدند؟
برخی میوهها خاصیت ضدسودا دارند و در تعادل این خلط مفید هستند:- انگور شیرین
- سیب شیرین
- به پخته شده
- موز رسیده
- انجیر تازه یا خشک (بهویژه همراه با گردو)
- خرما
- آلو بخارا (با مزاج گرم)
- زردآلو
- توت رسیده
نوشیدنیهای مناسب برای کاهش سودا
- دمنوش گل گاوزبان با سنبلالطیب
- عرق بیدمشک
- عرق بهار نارنج
- ماءالعسل (عسل با آب جوش ولرم)
- دمنوش افتیمون و اسطوخودوس
- شربت زعفران، شیره انگور و عسل
مدت زمان لازم برای درمان غلبه سودا
درمان غلبه سودا نیازمند صبر، استمرار و پیوستگی در رعایت تغذیه، پرهیزها و اصلاح سبک زندگی است. معمولاً بین ۳ تا ۶ ماه زمان نیاز است تا مزاج به تعادل برسد و علائم بهبود پیدا کند.جمعبندی
غلبه سودا یکی از شایعترین اختلالات مزاجی در عصر حاضر است که در نتیجه تغذیه نامناسب، استرس، کمخوابی و سبک زندگی نادرست ایجاد میشود. برای درمان سودای بدن باید غذاهای سرد و خشک را کنار گذاشت، از غذاهای گرم وتر استفاده کرد، داروهای گیاهی مؤثر مانند افتیمون و گل گاوزبان را بهکار برد و سبک زندگی را بهسمت آرامش و تعادل سوق داد.
تغییر تغذیه و توجه به حالتهای روحی و جسمی، میتواند نهتنها سودا را کاهش دهد، بلکه سلامت عمومی فرد را نیز بهبود بخشد و باعث افزایش کیفیت زندگی شود.
برای سردی مغز چی بخوریم؟
در طب سنتی ایران، مغز نیز مانند سایر اندامهای بدن، دارای مزاج خاصی است و ممکن است دچار “سردی” یا “گرمی” شود. سردی مغز یکی از اختلالاتی است که با علائمی مانند خوابآلودگی مداوم، افسردگی، کندی حافظه، تمرکز پایین، سردردهای مبهم، خستگی مزمن ذهنی و گاهی حتی فراموشی زودرس همراه است. تغذیه صحیح و مصرف خوراکیهای با طبع گرم و مناسب، نقش مهمی در بهبود این وضعیت ایفا میکند. در این مقاله ، بررسی میکنیم که برای سردی مغز چه بخوریم، چه پرهیزاتی باید رعایت شود و چه سبک زندگیای کمککننده است.
مفهوم سردی مغز در طب سنتی چیست؟
سردی مغز به حالتی اطلاق میشود که مزاج مغز از حالت تعادل (معتدل) به سمت سرد و گاهی مرطوب متمایل شود. این تغییر مزاج میتواند عملکرد طبیعی مغز را مختل کرده و باعث بروز علائم مختلف جسمی و روانی شود. علل شایع سردی مغز عبارتند از:- مصرف زیاد غذاهای با طبع سرد
- کمخوابی یا خواب روز زیاد
- استرس و غم مزمن
- نشستن طولانیمدت بدون تحرک
- استحمام با آب سرد روی سر
- زندگی در محیطهای مرطوب یا سرد
علائم سردی مغز
- سردردهای سنگین و بیدلیل
- احساس خوابآلودگی دائمی
- کندی در پردازش ذهنی و تفکر
- فراموشی و اختلال حافظه
- عدم تمرکز
- اضطراب یا افسردگی
- وسواس فکری
- بیحوصلگی شدید

خوراکیهای مفید برای رفع سردی مغز
برای مقابله با سردی مغز باید از غذاهایی با طبع گرم و تقویتکننده مغز استفاده کرد. در ادامه، مهمترین مواد غذایی مفید را بررسی میکنیم:1. مغزها و دانههای روغنی گرم
- گردو
- بادام درختی
- پسته
- فندق
2. عسل طبیعی
عسل از بهترین مواد غذایی برای گرم کردن مغز و بدن است. میتوان روزانه ۱ تا ۲ قاشق چایخوری عسل را به همراه آب گرم یا شیر گرم مصرف کرد.3. زنجبیل
زنجبیل تازه یا پودر آن خاصیت گرمکنندگی دارد و با افزایش جریان خون مغزی، خستگی ذهنی و سردی مغز را کاهش میدهد.
4. شکلات تلخ
شکلات تلخ طبیعی (بالای ۷۰٪ کاکائو) منبع خوبی از تئوبرومین و آنتیاکسیدانهاست که موجب تحریک مغز و بهبود خلق و خو میشود.5. روغن زیتون و روغن کنجد
این روغنها چربی سالم و مفیدی برای مغز دارند، التهاب را کاهش میدهند و باعث افزایش حرارت مغز و تقویت اعصاب میشوند.6. شیرهها (شیره انگور، شیره خرما، شیره توت)
این شیرهها سرشار از آهن و قندهای طبیعی هستند که به گرم شدن بدن و تقویت ذهن کمک میکنند، مخصوصاً برای افرادی که دچار سردی و ضعف اعصاب هستند.7. دارچین و هل
ادویههایی با طبع گرم که میتوان به چای یا شیر افزود. این ترکیبات باعث افزایش تمرکز و کاهش خوابآلودگی میشوند.
8. گوشت گوسفند یا گوشت پرندگان (مانند بلدرچین)
مصرف متعادل گوشتهای با طبع گرم، بهخصوص در فصل سرد، کمک زیادی به گرم شدن مغز و بدن میکند. سوپ گوشت گوسفندی همراه با دارچین و زعفران بسیار مفید است.9. زرده تخممرغ
سرشار از کولین است که برای تقویت حافظه مفید است. البته در افراد با کلسترول بالا باید با احتیاط مصرف شود.10. زعفران
زعفران به عنوان یک ماده نشاطآور و ضدافسردگی طبیعی، طبع گرمی دارد و برای تقویت عملکرد مغز و درمان سردی مغز توصیه میشود.نوشیدنیهای مفید برای گرم کردن مغز
- دمنوش گل گاوزبان و سنبلالطیب
- چای دارچین و زنجبیل
- شیر گرم با عسل یا زعفران
- عرق ترکیبی گرم مانند عرق رازیانه، عرق بادرنجبویه و عرق بابونه

پرهیزات غذایی در سردی مغز
برای کنترل سردی مغز، باید از مصرف مواد غذایی سرد پرهیز کرد یا آنها را با مصلحات مصرف نمود:- ماست، دوغ، شیر سرد (بهویژه در شب)
- خیار، کاهو، گوجهفرنگی
- غذاهای مانده و فریزری
- ترشیجات
- آب یخ یا نوشیدنیهای گازدار
- ماهی و مرغ سرد (مانند مرغ صنعتی) بدون مصلح
سبک زندگی مناسب برای کاهش سردی مغز
خواب منظم و مناسب
خواب زیاد، بهخصوص در طول روز، مزاج مغز را سردتر میکند. بهتر است شبها زود بخوابید و صبحها زود بیدار شوید.پرهیز از دوش آب سرد
ریختن آب سرد بر سر، مخصوصاً در فصول سرد سال، میتواند مزاج مغز را بیشتر به سردی سوق دهد.ورزش روزانه
تحرک منظم و ورزش سبک (مثل پیادهروی یا یوگا) باعث گرم شدن مزاج بدن و بهبود عملکرد مغز میشود.پرهیز از استرس و نگرانی
افکار منفی و اضطراب مزمن از عوامل سردکننده مغز هستند. استفاده از روشهایی مثل تنفس عمیق، موسیقی ملایم و عبادت میتواند مؤثر باشد.
نتیجهگیری
سردی مغز یکی از مشکلات رایج در سبک زندگی امروز است که میتواند با علائمی چون خوابآلودگی، فراموشی، افسردگی و بیانگیزگی همراه باشد. با اصلاح رژیم غذایی، مصرف خوراکیهای با طبع گرم مانند گردو، عسل، زعفران، زنجبیل و دارچین، و همچنین اصلاح سبک زندگی، میتوان تا حد زیادی این وضعیت را بهبود بخشید. در صورت مزمن بودن علائم، حتماً باید با پزشک طب سنتی یا متخصص مغز و اعصاب مشورت شود.
راههای افزایش رطوبت بدن
رطوبت بدن یکی از ارکان حیاتی سلامت عمومی است که بر کیفیت پوست، عملکرد ارگانها، سیستم ایمنی و تعادل متابولیسم تأثیر میگذارد. کاهش رطوبت در بدن میتواند موجب خشکی پوست، یبوست، خستگی، سردرد، اختلالات گوارشی و حتی مشکلات روحی شود. در این مقاله به بررسی عوامل مؤثر در حفظ رطوبت بدن و روشهایی برای افزایش آن میپردازیم.
چرا حفظ رطوبت بدن مهم است؟
آب بیش از ۶۰ درصد وزن بدن انسان را تشکیل میدهد. عملکرد صحیح ارگانها، دفع سموم، تنظیم دما، فعالیت ذهنی و حتی زیبایی پوست وابسته به میزان آب و رطوبت در بدن است. وقتی بدن دچار کمآبی میشود، سیستمهای مختلف دچار اختلال میشوند و این وضعیت میتواند به بیماریهای مزمن منتهی شود.نوشیدن آب کافی در طول روز
اصلیترین روش برای افزایش رطوبت بدن، نوشیدن آب است. بهطور متوسط، یک فرد بالغ باید روزانه ۸ تا ۱۰ لیوان آب بنوشد. افرادی که در مناطق گرم زندگی میکنند، ورزش میکنند یا دچار تعریق زیاد هستند، به آب بیشتری نیاز دارند. نوشیدن آب نیمساعته قبل و بعد از وعدههای غذایی و بلافاصله پس از بیدار شدن از خواب از اهمیت زیادی برخوردار است.مصرف میوهها و سبزیجات پرآب
مواد غذایی که درصد زیادی از آنها را آب تشکیل میدهد، نقش مهمی در تأمین رطوبت بدن دارند. برخی از میوهها و سبزیجات مفید برای این منظور عبارتاند از:- خیار
- هندوانه
- طالبی
- پرتقال
- توتفرنگی
- کاهو
- کرفس
- گوجهفرنگی
کاهش مصرف مواد خشککننده بدن
برخی خوراکیها و عادتهای غذایی موجب دفع آب از بدن میشوند. کاهش مصرف این مواد میتواند به حفظ رطوبت بدن کمک کند:- نمک زیاد
- قهوه و چای پررنگ
- نوشابهها و نوشیدنیهای حاوی کافئین
- غذاهای فرآوریشده و شور
- الکل

استفاده از دمنوشهای گیاهی مرطوبکننده
برخی گیاهان دارویی خاصیت رطوبتبخشی دارند و میتوان آنها را به صورت دمنوش مصرف کرد. از جمله دمنوشهای مفید در این زمینه میتوان به موارد زیر اشاره کرد:- دمنوش گل گاوزبان
- دمنوش بنفشه
- دمنوش بابونه
- دمنوش بهلیمو
- دمنوش ختمی
- دمنوش پنیرک
تقویت رطوبت بدن از نگاه طب سنتی
در طب سنتی ایرانی، بدن انسان بر پایه چهار خلط صفرا، دم، بلغم و سودا استوار است. رطوبت بدن عمدتاً مربوط به خلط بلغم و کمی از دم است. افرادی که دچار غلبه خشکی یا سودای زیاد هستند، ممکن است علائمی مانند خشکی پوست، یبوست، بیخوابی، اضطراب و حتی افسردگی را تجربه کنند. برای تقویت رطوبت بدن در این نگاه، توصیه میشود:- از مصرف بیش از حد غذاهای خشک مانند عدس، بادمجان، گوشت گاو، غذاهای شور و سرخکردنی پرهیز شود.
- استفاده از غذاهایی با طبع معتدل و رطوبتبخش مانند شیر گرم، شیره بادام، فرنی با آرد برنج، لعاب بهدانه و لعاب اسفرزه توصیه میشود.
- ماساژ بدن با روغنهایی مانند روغن بادام شیرین، روغن بنفشه و روغن زیتون باعث تقویت رطوبت و رفع خشکی بدن میشود.

رطوبت پوست و اهمیت مراقبتهای خارجی
علاوه بر تأمین رطوبت از طریق خوراکیها، مراقبتهای خارجی نیز در افزایش رطوبت بدن مؤثر هستند. استفاده منظم از کرمها و لوسیونهای مرطوبکننده، دوش گرفتن با آب ولرم (نه داغ)، و استفاده از دستگاه بخور در محیطهای خشک، به حفظ رطوبت پوست کمک میکنند.خواب کافی و کاهش استرس
استرس مزمن و کمخوابی میتواند موجب اختلال در تنظیم رطوبت بدن شود. خواب شبانه کافی، به بازسازی سلولها، تنظیم دمای بدن و حفظ تعادل آب کمک میکند. همچنین، کاهش استرس از طریق یوگا، مدیتیشن و ورزش میتواند به تقویت عملکرد کلی بدن از جمله حفظ رطوبت منجر شود.نقش فعالیت بدنی در حفظ رطوبت
ورزش سبک و منظم مثل پیادهروی، شنا، یا حرکات کششی باعث بهبود گردش خون و لنف، دفع بهتر مواد زائد و کمک به تعادل حرارتی بدن میشود. این موضوع نقش غیرمستقیمی در نگهداشت رطوبت بدن دارد.
نتیجهگیری
افزایش و حفظ رطوبت بدن از طریق تغذیه مناسب، مصرف آب کافی، پرهیز از خشککنندههای بدن، استفاده از دمنوشهای گیاهی، مراقبتهای خارجی و سبک زندگی سالم امکانپذیر است. بیتوجهی به این موضوع ممکن است به خشکی مزمن پوست، یبوست، اختلالات خواب و سایر مشکلات منتهی شود. بهتر است با ایجاد تغییراتی ساده در سبک زندگی، به حفظ رطوبت طبیعی بدن کمک کنیم و از تأثیرات مثبت آن بر سلامت کلی بهرهمند شویم.
برای کاهش بلغم چه باید کرد؟
بلغم یکی از چهار خلط اصلی در طب سنتی ایران است که نقش مهمی در حفظ سلامت بدن ایفا میکند. با این حال، اگر میزان بلغم در بدن از تعادل خارج شود، مشکلات مختلف جسمی و روانی ایجاد میکند. در این مقاله بهصورت کامل و سئو شده توضیح میدهیم که برای کاهش بلغم چه باید کرد، چه غذاهایی باید مصرف شود و از چه رفتارها و مواد غذایی باید پرهیز کرد تا تعادل به بدن بازگردد.
بلغم چیست و چه ویژگیهایی دارد؟
در طب سنتی، بدن انسان از چهار خلط اصلی تشکیل شده است: صفرا، سودا، دم و بلغم. بلغم طبعی سرد و تر دارد و بیشتر در بافتهایی مانند مغز، استخوانها، مفاصل و معده وجود دارد. وجود بلغم در بدن برای عملکرد طبیعی و روانسازی حرکات لازم است، اما افزایش بیش از حد آن میتواند بیماریزا شود.ویژگیهای بلغم:
- طبع: سرد و تر
- رنگ: سفید یا بیرنگ
- محل تجمع: معده، مغز، مفاصل، استخوانها، پوست
علائم غلبه بلغم در بدن
- خواب زیاد و بیحالی مداوم
- افزایش رطوبت بدن (مثل آبریزش دهان یا بینی)
- فراموشی و کندی ذهن
- افزایش وزن و تجمع چربی در شکم و پهلو
- سردردهای مبهم
- درد مفاصل بهویژه در هوای سرد
- نفخ شکم، ترش کردن، یبوست یا اسهال
- ضعف گوارش
- لکنت زبان یا کندی در گفتار

علل افزایش بلغم در بدن
- مصرف بیش از حد غذاهای با طبع سرد و مرطوب
- بیتحرکی و خواب زیاد
- زندگی در محیطهای سرد و مرطوب
- استحمام با آب سرد بهویژه در سر
- نخوردن صبحانه
- خوابیدن بلافاصله بعد از غذا
- اضطراب و نگرانی مزمن
راههای کاهش بلغم
برای کاهش بلغم، باید تعادل در طبع بدن بازگردد. این کار از طریق تغذیه مناسب، اصلاح سبک زندگی و استفاده از داروهای گیاهی با طبع گرم و خشک انجام میشود.1. اصلاح تغذیه و مصرف مواد غذایی با طبع گرم و خشک
خوراکیهای مفید برای کاهش بلغم:
- عسل طبیعی
- خرما، انجیر خشک
- زنجبیل، دارچین، هل
- پیاز و سیر
- سیاهدانه
- زیتون و روغن زیتون
- مغزها مانند گردو، بادام، فندق
- شیرهها (شیره انگور، شیره خرما)
- گوشت گوسفند، بلدرچین و کبک
- چای سبز یا چای کوهی
- نان سبوسدار
غذاهای گرمکننده مناسب:
- آبگوشت با گوشت گوسفند و نخود
- آش گرم با ادویههایی مانند زیره، رازیانه و زردچوبه
- سوپ عدس با زنجبیل و فلفل سیاه
- نیمرو با زرده تخممرغ و دارچین
- حلیم گندم با دارچین و عسل

2. پرهیز از غذاهای بلغمزا
خوراکیهایی که باید پرهیز شود:
- شیر، ماست، دوغ، پنیر
- خیار، گوجهفرنگی، کاهو
- برنج زیاد، نان سفید
- غذاهای فریزری و آماده
- نوشابه و نوشیدنیهای سرد
- بستنی، شیرینی خامهای
- میوههای تر و سرد مانند هندوانه، کیوی، پرتقال
- غذاهای ترش مانند سرکه، ترشیجات
- ماهی و مرغ سردمزاج (مرغ صنعتی، ماهیهای پرورشی)
3. افزایش تحرک و ورزش روزانه
بیتحرکی موجب افزایش سردی و بلغم میشود. ورزش روزانه مانند پیادهروی تند، طنابزنی، شنا (در آب گرم) و حرکات کششی موجب گرم شدن بدن و دفع رطوبت میشود.4. تنظیم خواب و استراحت
- زود خوابیدن و زود بیدار شدن برای کاهش بلغم بسیار مهم است.
- از خواب روز یا خواب بلافاصله پس از غذا پرهیز کنید.
- خواب بیش از ۸ ساعت در شبانهروز توصیه نمیشود.

5. استفاده از گیاهان دارویی گرم و خشک
داروهای گیاهی مناسب:
- دمنوش زنجبیل
- دمنوش آویشن و دارچین
- دمنوش گلگاوزبان با زعفران
- عرق رازیانه، عرق بادرنجبویه، عرق نعناع
- شربت زعفران و گلاب
6. حمام با آب گرم و ماساژ بدن
استحمام با آب گرم بهخصوص در فصل سرد، همراه با ماساژ بدن با روغنهای گرم مثل روغن سیاهدانه یا روغن زیتون، باعث افزایش گرمای داخلی و دفع بلغم اضافی از پوست و مفاصل میشود.7. روزهداری سبک یا کاهش حجم غذا
پرخوری باعث افزایش بلغم میشود. بهتر است وعدههای غذایی کوچک و سبک میل شود و فاصلهی مناسبی بین غذاها رعایت گردد. حتی یک روز در هفته روزه گرفتن یا مصرف تنها دو وعده غذا (مثلاً صبحانه و شام) میتواند مفید باشد.
8. پاکسازی بدن (حجامت، فصد، ماساژ شکم)
در موارد شدیدتر و با نظر پزشک متخصص طب سنتی، میتوان از روشهایی مانند:- حجامت عام
- بادکش گرم موضعی
- فصد خون
- ماساژ با روغن گرم در ناحیه شکم و کمر استفاده کرد تا خلط بلغم از بدن تخلیه شود.

نتیجهگیری
افزایش بلغم در بدن میتواند تأثیرات قابلتوجهی بر سلامت جسمی و روانی فرد بگذارد. این وضعیت با تغذیه نادرست، بیتحرکی، خواب نامناسب و سبک زندگی غلط تشدید میشود. برای کاهش بلغم باید از غذاها و گیاهان دارویی با طبع گرم و خشک استفاده کرد، از خوراکیهای سرد و مرطوب پرهیز نمود، و سبک زندگی را به سمت تحرک و تعادل پیش برد. در موارد مزمن، مراجعه به پزشک طب سنتی برای بررسی تخصصی و پاکسازی بدن توصیه میشود.