آیا تست پاپ اسمیر درد دارد؟ بررسی دقیق تجربه زنان از این آزمایش ضروری
تست پاپ اسمیر یکی از مهمترین آزمایشهایی است که برای تشخیص زودهنگام سرطان دهانه رحم و سایر اختلالات سلولی مرتبط با ویروس HPV انجام میشود. این آزمایش ساده و کمهزینه، سالانه جان هزاران زن را با شناسایی تغییرات پیشسرطانی نجات میدهد. با این حال، بسیاری از زنان پیش از انجام آن دچار نگرانیهایی میشوند، بهویژه درباره این پرسش رایج: آیا تست پاپ اسمیر درد دارد؟ در این مقاله به طور جامع به این موضوع میپردازیم تا با آرامش خاطر بیشتری تصمیم به انجام این تست بگیرید.
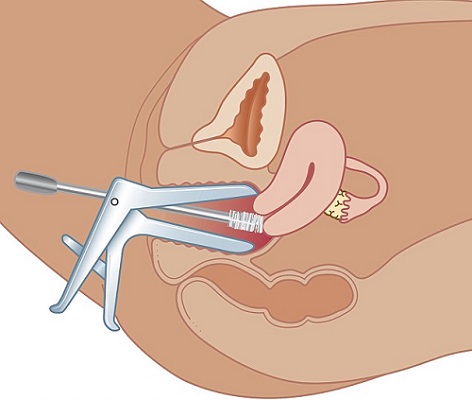
تست پاپ اسمیر چیست و چگونه انجام میشود؟
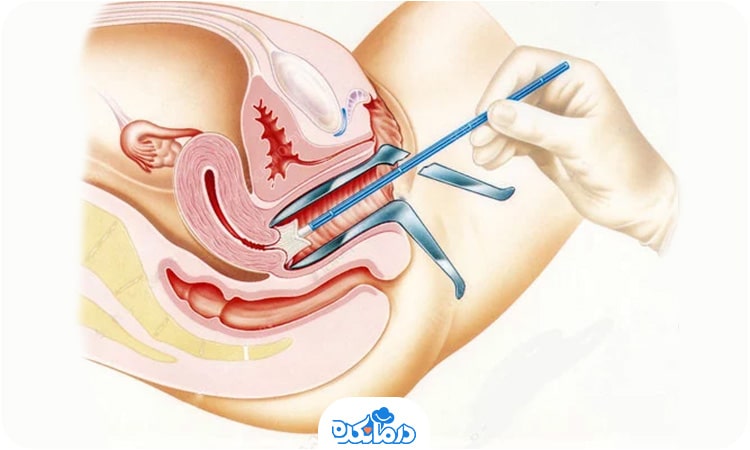
تست پاپ اسمیر (Pap Smear) روشی غیرتهاجمی برای بررسی سلولهای دهانه رحم است. هدف این تست، شناسایی سلولهای غیرطبیعی، تغییرات پیشسرطانی یا سلولهای آلوده به ویروس HPV است. این آزمایش در مطب پزشک زنان یا مراکز بهداشت توسط متخصص یا ماما انجام میشود.
در طول این تست، پزشک با استفاده از وسیلهای به نام اسپکولوم، دهانه واژن را باز میکند تا به دهانه رحم دسترسی داشته باشد. سپس با یک برس یا کاردک مخصوص، مقداری از سلولهای سطحی دهانه رحم را جمعآوری کرده و برای بررسی به آزمایشگاه میفرستد. کل فرایند معمولاً فقط چند دقیقه طول میکشد.
آیا تست پاپ اسمیر دردناک است؟
در پاسخ به این پرسش، باید گفت که تجربهی احساس درد در تست پاپ اسمیر کاملاً فردی است و به عوامل مختلفی بستگی دارد. در اغلب موارد، این تست تنها باعث احساس ناراحتی خفیف یا فشار در ناحیه لگن میشود، اما به ندرت ممکن است درد واقعی ایجاد شود.
عواملی که میتوانند احساس درد یا ناراحتی را تحت تأثیر قرار دهند:
-
سطح استرس و اضطراب: زنانی که قبل از تست دچار استرس شدید هستند، ممکن است عضلات واژن و کف لگن خود را ناخودآگاه منقبض کنند و همین موضوع سبب ایجاد ناراحتی یا درد شود.
-
خشکی واژن: بهویژه در زنان یائسه یا کسانی که از داروهای ضد هورمونی استفاده میکنند، واژن ممکن است خشک باشد و ورود اسپکولوم را دردناکتر کند.
-
اندازه و نوع اسپکولوم: اگر پزشک از اسپکولوم بزرگتر یا فلزی استفاده کند، ممکن است احساس ناراحتی افزایش یابد. در مقابل، اسپکولومهای پلاستیکی و اندازه کوچکتر معمولاً تجربهی بهتری را فراهم میکنند.
-
زمان انجام تست: اگر تست در حوالی دوران قاعدگی یا زمانی که بدن حساستر است انجام شود، ممکن است ناراحتی بیشتری احساس شود.
تجربه اغلب زنان از تست پاپ اسمیر
طبق گزارش بسیاری از زنانی که این تست را تجربه کردهاند، پاپ اسمیر اغلب ناراحتی خفیفی ایجاد میکند، نه درد. بسیاری آن را به حس «فشار» یا «احساس ناخوشایند اما قابلتحمل» توصیف میکنند. برای درصد کمی از زنان، ممکن است کمی احساس سوزش یا گرفتگی در حین یا بعد از تست ایجاد شود که موقتی است و به سرعت برطرف میشود.
آیا خونریزی پس از تست طبیعی است؟
بله، مقدار کمی خونریزی یا لکهبینی پس از انجام پاپ اسمیر طبیعی است، مخصوصاً اگر دهانه رحم حساس باشد. این موضوع جای نگرانی ندارد و معمولاً ظرف چند ساعت برطرف میشود. اما اگر خونریزی شدید یا طولانیمدت بود، بهتر است با پزشک مشورت شود.
راهکارهایی برای کاهش درد و ناراحتی در پاپ اسمیر
برای آنکه تجربهی بهتری از تست پاپ اسمیر داشته باشید، میتوانید از روشهای زیر کمک بگیرید:
-
تنفس عمیق و آرامش عضلات لگن: این کار باعث کاهش اسپاسم عضلات واژن شده و ورود اسپکولوم را راحتتر میکند.
-
درخواست استفاده از اسپکولوم کوچکتر: اگر میدانید واژن حساسی دارید یا تاکنون درد داشتهاید، میتوانید از پزشک بخواهید از اسپکولوم کوچکتر یا پلاستیکی استفاده کند.
-
انجام تست در زمان مناسب: ترجیحاً تست را زمانی انجام دهید که در میانه سیکل قاعدگی هستید (نه هنگام خونریزی و نه بلافاصله قبل یا بعد از آن)، زیرا در این زمان واژن نرمتر است.
-
استفاده از ژل لوبریکانت بر پایه آب: این ماده میتواند ورود اسپکولوم را آسانتر کند. اکثر پزشکان این ژل را به کار میبرند، اما اگر استفاده نشد، میتوانید درخواست کنید.
چه کسانی بیشتر ممکن است احساس ناراحتی داشته باشند؟
برخی افراد ممکن است تجربه متفاوتی از پاپ اسمیر داشته باشند، از جمله:
-
زنانی که اولین بار این تست را انجام میدهند
-
افرادی که سابقه تجاوز یا تجربههای منفی جنسی دارند (ممکن است دچار اضطراب بیشتری شوند)
-
زنانی با واژینیسموس یا تنگی غیرارادی عضلات واژن
-
بانوان یائسه یا دچار خشکی واژن
در این موارد، پزشک میتواند با مهارت و دقت بیشتر، فرایند را راحتتر کند.
اهمیت تست پاپ اسمیر در برابر ناراحتی کوتاهمدت
هرچند ممکن است تجربهی پاپ اسمیر با کمی ناراحتی همراه باشد، اما اهمیت انجام این تست بسیار فراتر از این احساس گذراست. با تشخیص زودهنگام سلولهای غیرطبیعی، میتوان از پیشرفت آنها به سمت سرطان جلوگیری کرد. در حقیقت، پاپ اسمیر یکی از مؤثرترین روشهای کاهش مرگومیر ناشی از سرطان دهانه رحم بهشمار میآید.
آیا راهحل جایگزینی برای تست پاپ اسمیر وجود دارد؟
در برخی کشورها، تست HPV به عنوان جایگزین یا مکمل پاپ اسمیر معرفی شده است. این تست، مستقیماً وجود ویروس HPV را در دهانه رحم بررسی میکند. گاهی نیز از نمونهبرداری ترکیبی (Co-testing) استفاده میشود. با این حال، در بسیاری از موارد، پاپ اسمیر همچنان بخش اصلی غربالگری است، بهویژه در زنان زیر ۳۰ سال.

جمعبندی
در پاسخ به این سؤال که «آیا تست پاپ اسمیر درد دارد؟» میتوان گفت:
-
در بیشتر موارد، درد خاصی احساس نمیشود، اما ممکن است فشار یا ناراحتی خفیف ایجاد شود.
-
تجربهی درد واقعی در این تست نادر است و معمولاً با آمادگی ذهنی و بدنی قابل کاهش است.
-
حتی اگر کمی ناراحتی داشته باشید، فایده تست بسیار بیشتر از ناراحتی آن است و میتواند جان شما را نجات دهد.
انجام منظم تست پاپ اسمیر، بهویژه برای زنان ۲۱ تا ۶۵ سال، یکی از مهمترین اقدامات برای حفظ سلامت باروری و پیشگیری از سرطان دهانه رحم است. اگر نگرانی یا ترسی دارید، حتماً آن را با پزشک در میان بگذارید تا تجربهای آرامتر و امنتر داشته باشید.
آیا درد بعد از پاپ اسمیر طبیعی است؟
آزمایش پاپ اسمیر (Pap Smear) یکی از مهمترین ابزارهای تشخیصی در حوزه سلامت زنان است که به منظور غربالگری سرطان دهانه رحم و تشخیص زودهنگام سلولهای غیرطبیعی دهانه رحم انجام میشود. اما بسیاری از زنان پس از انجام این آزمایش، دچار نگرانیهایی میشوند؛ یکی از شایعترین آنها تجربه درد، ناراحتی یا سوزش خفیف پس از پاپ اسمیر است. این مقاله به صورت کامل، علمی و سئو شده به این پرسش میپردازد که آیا درد بعد از پاپ اسمیر طبیعی است یا نشانه مشکل خاصی است؟
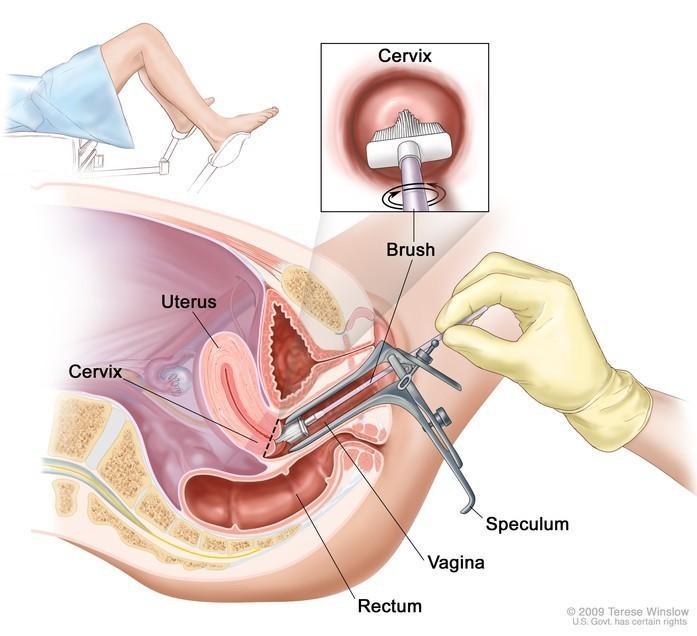
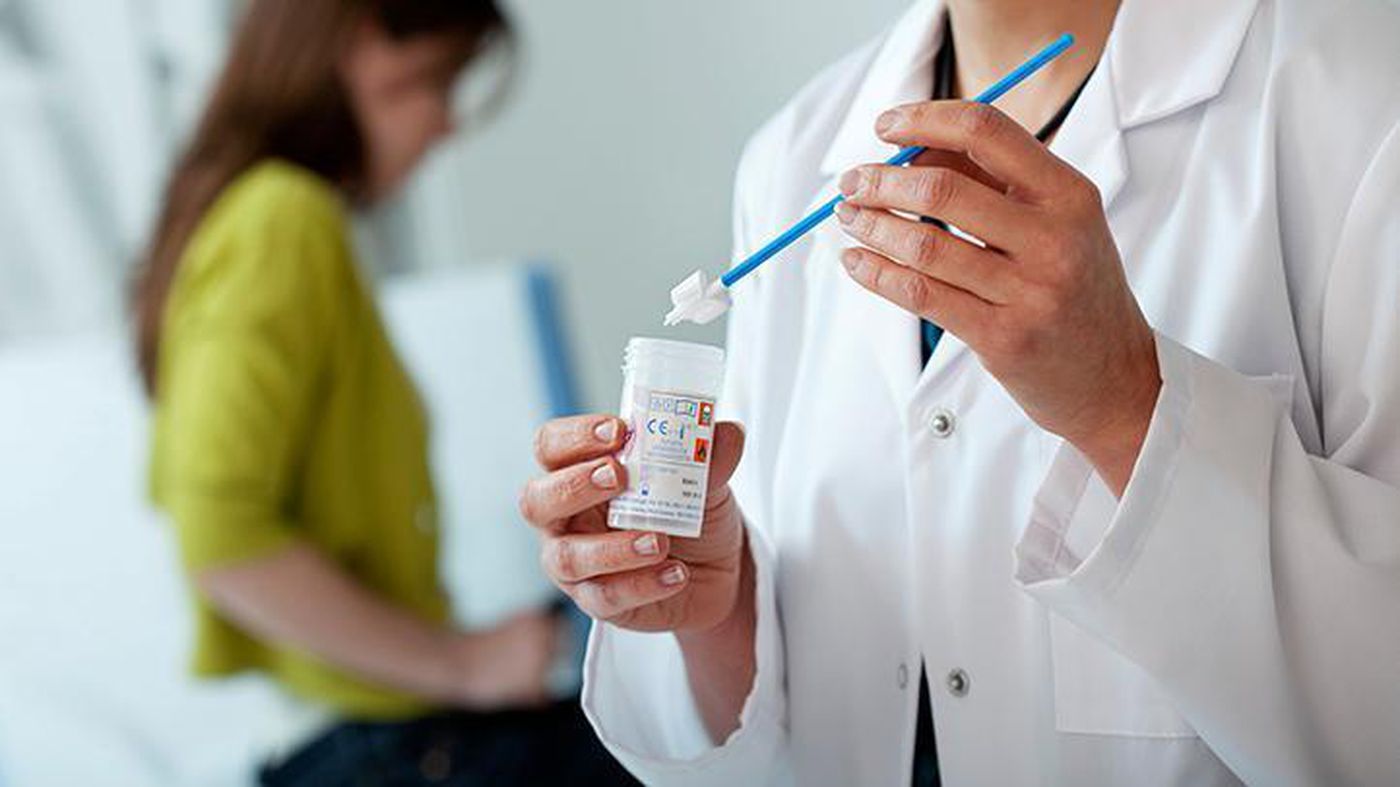
پاپ اسمیر چیست و چگونه انجام میشود؟
پاپ اسمیر آزمایشی ساده و سریع است که در مطب پزشک زنان انجام میشود. در این روش:
-
پزشک با استفاده از اسپکولوم، دهانه واژن را باز کرده
-
سپس با یک برس کوچک یا وسیلهای به نام “اسپاچولا”، از سلولهای دهانه رحم نمونهبرداری میکند
-
نمونه سلولی به آزمایشگاه فرستاده میشود تا بررسی شود که آیا سلولها طبیعی هستند یا نشانههایی از تغییرات پیشسرطانی یا عفونت دیده میشود
این روش اغلب در عرض چند دقیقه انجام میشود و نیازی به بیهوشی یا بستری ندارد.
درد بعد از پاپ اسمیر چقدر شایع است؟
تجربه درد یا ناراحتی بعد از پاپ اسمیر در میان زنان شایع است، ولی در بیشتر موارد، این درد خفیف، گذرا و موقتی است. طبق آمار و گزارشهای پزشکی:
-
حدود ۴۰ تا ۶۰ درصد زنان پس از پاپ اسمیر دچار ناراحتی جزئی، درد زیر شکم یا احساس سنگینی رحم میشوند.
-
این ناراحتی معمولاً طی چند ساعت تا حداکثر یک روز از بین میرود.
-
در برخی موارد، ممکن است تا ۲۴ تا ۴۸ ساعت درد خفیف یا لکهبینی مشاهده شود.
بنابراین، در بیشتر زنان، درد خفیف پس از پاپ اسمیر طبیعی است و نیازی به نگرانی ندارد.
انواع درد پس از پاپ اسمیر
بسته به فیزیولوژی فرد، آستانه درد، و وضعیت بدن، درد بعد از پاپ اسمیر ممکن است به یکی از حالتهای زیر ظاهر شود:
۱. درد خفیف در ناحیه شکم یا لگن
-
شبیه به دردهای قاعدگی یا گرفتگی عضلات
-
بیشتر به دلیل تحریک دهانه رحم در حین نمونهبرداری

۲. احساس فشار یا سنگینی
-
ممکن است چند ساعت بعد از آزمایش ادامه داشته باشد
-
ناشی از باز شدن واژن توسط اسپکولوم
۳. سوزش یا ناراحتی در واژن
-
در اثر تماس ابزار پزشکی با دیواره واژن ایجاد میشود
-
معمولاً تا چند ساعت بعد برطرف میشود
چه زمانی درد طبیعی نیست و نیاز به پیگیری دارد؟
در حالی که بیشتر دردهای پس از پاپ اسمیر طبیعی و موقتی هستند، در برخی موارد، درد یا علائم غیرعادی ممکن است نشاندهنده مشکلی خاص باشد. در صورت مشاهده موارد زیر، باید به پزشک مراجعه کرد:
-
درد شدید یا مداوم بیش از ۴۸ ساعت
-
خونریزی شدید (بیشتر از لکهبینی)
-
تب، لرز یا احساس ناخوشی عمومی
-
ترشحات بدبو یا تغییر رنگ واژن
-
درد همراه با احساس سوزش هنگام ادرار یا رابطه جنسی
این علائم میتوانند نشاندهنده عفونت، آسیب به بافت واژن، التهاب دهانه رحم یا سایر شرایط پزشکی باشند که نیاز به بررسی دارند.

علتهای رایج درد بعد از پاپ اسمیر
درد پس از انجام تست پاپ اسمیر ممکن است به دلایل مختلفی رخ دهد که در ادامه به آنها اشاره میکنیم:
۱. حساسیت یا خشکی واژن
در زنان یائسه یا در دوران شیردهی، کاهش استروژن میتواند باعث خشکی واژن شود. این حالت ممکن است دردناک بودن تست و ناراحتی پس از آن را افزایش دهد.
۲. انقباض رحم
بدن برخی زنان در پاسخ به تحریک دهانه رحم ممکن است دچار انقباضات رحمی خفیف شود که درد مشابه قاعدگی ایجاد میکند.
۳. اضطراب و تنش عضلانی
استرس و نگرانی در طول آزمایش میتواند باعث انقباض عضلات لگن شود که باعث ناراحتی بیشتر میشود.
۴. استفاده از ابزار بزرگتر
در زنان جوانتر یا با واژن تنگتر، استفاده از اسپکولوم بزرگ ممکن است منجر به تحریک یا درد شود.
چگونه درد بعد از پاپ اسمیر را کاهش دهیم؟
اگر پس از پاپ اسمیر دچار درد یا ناراحتی شدید، میتوانید با رعایت چند نکته ساده آن را کاهش دهید:
-
استراحت کافی و پرهیز از فعالیت سنگین
-
استفاده از مسکنهای ساده مانند استامینوفن یا ایبوپروفن
-
حمام آب گرم برای شل شدن عضلات لگن
-
پوشیدن لباسهای راحت و آزاد
-
اجتناب از رابطه جنسی تا زمان برطرف شدن درد یا لکهبینی

تفاوت درد پاپ اسمیر با دردهای ناشی از مشکلات زنان
مهم است که درد پس از پاپ اسمیر را از دردهایی که به دلایل بیماریهای زنان ایجاد میشود، تشخیص دهیم. اگر درد با علائمی مثل ترشحات غیرطبیعی، درد مکرر، بینظمی قاعدگی یا مشکلات ادراری همراه باشد، بهتر است بررسیهای تکمیلی انجام شود.
پزشک ممکن است در چنین شرایطی آزمایشات دیگر مانند سونوگرافی، کولپوسکوپی یا آزمایشهای عفونت را تجویز کند.
تجربه شخصی زنان از درد بعد از پاپ اسمیر
در گزارشهای میدانی از بیماران، بسیاری از زنان تجربه درد پس از پاپ اسمیر را به صورت زیر بیان کردهاند:
-
برخی آن را با درد سبک قاعدگی مقایسه میکنند
-
برخی دیگر تنها احساس ناخوشایند و فشار لحظهای را گزارش میدهند
-
درصد کمی از زنان، بهویژه کسانی که برای اولین بار آزمایش را انجام دادهاند، درد متوسط و اضطراب روانی را تجربه کردهاند
این گزارشها نشان میدهد که تجربه درد بسیار فردی و متأثر از عوامل فیزیکی و روانی است.

نقش مهارت پزشک در میزان درد
مهارت، تجربه و دقت پزشک در انجام پاپ اسمیر نقش مهمی در کاهش یا افزایش ناراحتی دارد:
-
پزشکانی که با دقت و آرامش تست را انجام میدهند، باعث کاهش تنش بیمار میشوند
-
استفاده از روانکنندههای مناسب، ابزار با اندازه متناسب و راهنماییهای درست به بیمار میتواند تجربه بدون درد یا با حداقل ناراحتی فراهم کند
نتیجهگیری نهایی
در پاسخ به این پرسش که “آیا درد بعد از پاپ اسمیر طبیعی است؟” باید گفت:
بله، درد خفیف تا متوسط پس از انجام تست پاپ اسمیر، بهویژه درد لگن، احساس سنگینی یا سوزش موقتی کاملاً طبیعی است و معمولاً ظرف ۲۴ تا ۴۸ ساعت برطرف میشود. این درد به دلیل تحریک دهانه رحم و تماس ابزار پزشکی با واژن است.
با این حال، اگر درد شدید، طولانیمدت یا همراه با علائم هشداردهنده باشد، باید حتماً با پزشک مشورت شود. آگاهی از فرآیند تست، آمادگی روانی و انتخاب پزشک باتجربه میتواند تجربه این آزمایش را راحتتر و بدون استرس کند.
انجام پاپ اسمیر بهطور منظم نقش حیاتی در سلامت زنان دارد و نباید ترس از درد جزئی مانع از انجام آن شود.
آیا نمونهبرداری از رحم درد دارد؟ بررسی دقیق تجربه، روش و عوارض احتمالی
نمونهبرداری از رحم که با عنوان بیوپسی آندومتر (Endometrial Biopsy) نیز شناخته میشود، یکی از مهمترین روشهای تشخیصی در بررسی مشکلات رحم، از جمله خونریزیهای غیرطبیعی، ناباروری، و شناسایی سرطان رحم یا تغییرات پیشسرطانی است. اما یکی از نگرانیهای رایج میان زنان قبل از انجام این تست، پرسش درباره میزان درد و ناراحتی ناشی از آن است: آیا نمونهبرداری از رحم درد دارد؟ در این مقاله، بهصورت علمی، دقیق و بر اساس تجربیات واقعی، به بررسی این موضوع میپردازیم.
نمونهبرداری از رحم چیست و چرا انجام میشود؟
نمونهبرداری از رحم فرآیندی است که در آن پزشک مقدار کوچکی از بافت پوشش داخلی رحم (آندومتر) را برمیدارد تا زیر میکروسکوپ بررسی شود. این نمونهبرداری معمولاً در موارد زیر توصیه میشود:
-
خونریزیهای غیرطبیعی رحمی یا بعد از یائسگی
-
بررسی علل ناباروری یا اختلال در قاعدگی
-
بررسی پاسخ به درمان با هورمونها
-
شناسایی تغییرات پیشسرطانی یا سلولهای سرطانی رحم
-
بررسی ضخامت بیش از حد آندومتر در سونوگرافی
این نمونه معمولاً در مطب پزشک زنان، بدون بیهوشی عمومی انجام میشود و زمان انجام آن معمولاً کمتر از ۱۵ دقیقه است.
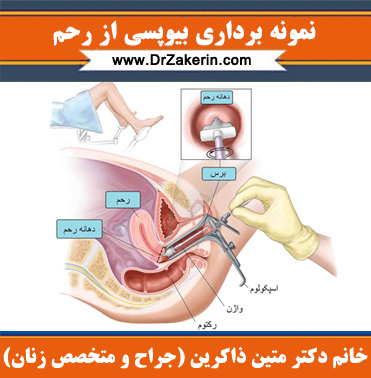
روند انجام نمونهبرداری از رحم چگونه است؟
در طول انجام نمونهبرداری از آندومتر:
-
بیمار روی تخت معاینه به پشت دراز میکشد و پاهایش را در وضعیت مخصوص قرار میدهد.
-
پزشک با استفاده از اسپکولوم، واژن را باز کرده و دهانه رحم را نمایان میکند.
-
سپس با ابزار نازک و استریل مخصوصی (مثل پایپل یا کورت) از دیواره داخلی رحم نمونهبرداری انجام میدهد.
-
نمونه جمعآوری شده برای بررسی پاتولوژی به آزمایشگاه ارسال میشود.
تمام این فرآیند معمولاً کمتر از ۱۰ تا ۱۵ دقیقه زمان میبرد و نیازی به بستری ندارد.
آیا نمونهبرداری از رحم درد دارد؟
تجربه درد در این روش از فردی به فرد دیگر متفاوت است. برخی زنان تنها ناراحتی خفیف یا فشار ملایم احساس میکنند، در حالی که برای برخی دیگر، فرآیند میتواند دردناک یا ناخوشایند باشد. به طور کلی، در پاسخ به این پرسش میتوان گفت:
-
اکثر زنان درد خفیف تا متوسطی را تجربه میکنند که شبیه به دردهای قاعدگی یا گرفتگی رحم است.
-
در برخی موارد، احساس درد شدید و ناگهانی هنگام ورود ابزار به داخل رحم یا هنگام نمونهگیری ممکن است تجربه شود.
-
سطح درد به عوامل مختلفی بستگی دارد که در ادامه توضیح داده میشود.
چه عواملی بر شدت درد در نمونهبرداری از رحم تأثیر میگذارند؟
درد در زمان بیوپسی آندومتر تحت تأثیر چند عامل قرار میگیرد:
-
آستانه درد فردی: بعضی افراد نسبت به درد حساستر هستند و حتی فشار کم را دردناک توصیف میکنند.
-
اضطراب و تنش عضلانی: اضطراب قبل از انجام تست میتواند باعث انقباض عضلات کف لگن و در نتیجه درد بیشتر شود.
-
سابقه زایمان: زنانی که سابقه زایمان طبیعی داشتهاند، معمولاً دهانه رحم بازتر و منعطفتری دارند و درد کمتری احساس میکنند.
-
مرحله سیکل قاعدگی: در برخی زمانهای چرخه قاعدگی، رحم حساستر است. پزشک ممکن است زمان انجام تست را بر اساس این موضوع تنظیم کند.
-
استفاده از ابزار بیحسکننده: در برخی موارد، پزشک ممکن است از داروی بیحسی موضعی استفاده کند که میتواند میزان درد را کاهش دهد.

راهکارهایی برای کاهش درد هنگام نمونهبرداری
اگر از درد این تست نگران هستید، راهکارهایی وجود دارد که میتواند تجربهی شما را بهتر کند:
-
مصرف مسکن یک ساعت قبل از انجام تست: مانند ایبوپروفن یا ناپروکسن که به کاهش درد و گرفتگی عضلات کمک میکند.
-
درخواست استفاده از بیحسی موضعی: پزشک میتواند از ژل بیحسکننده یا تزریق دارو در ناحیه دهانه رحم استفاده کند.
-
تمرین تنفس عمیق و رهاسازی عضلات لگن: تنش عضلانی میتواند احساس درد را تشدید کند.
-
صحبت با پزشک درباره نگرانیها: اطلاع از روند تست و پاسخ به سؤالات میتواند اضطراب شما را کاهش دهد.
چه افرادی ممکن است درد بیشتری را تجربه کنند؟
برخی زنان در مقایسه با دیگران، احتمال بیشتری برای تجربه درد دارند، از جمله:
-
زنانی که تجربه جنسی کمی دارند یا واژینیسموس دارند
-
زنانی که هنوز زایمان نداشتهاند
-
زنانی با دهانه رحم باریک یا غیرقابل عبور
-
زنانی که اختلالات التهابی لگنی یا اندومتریوز دارند
در چنین شرایطی، پزشک میتواند بیحسی یا روشهای جایگزین را پیشنهاد دهد.
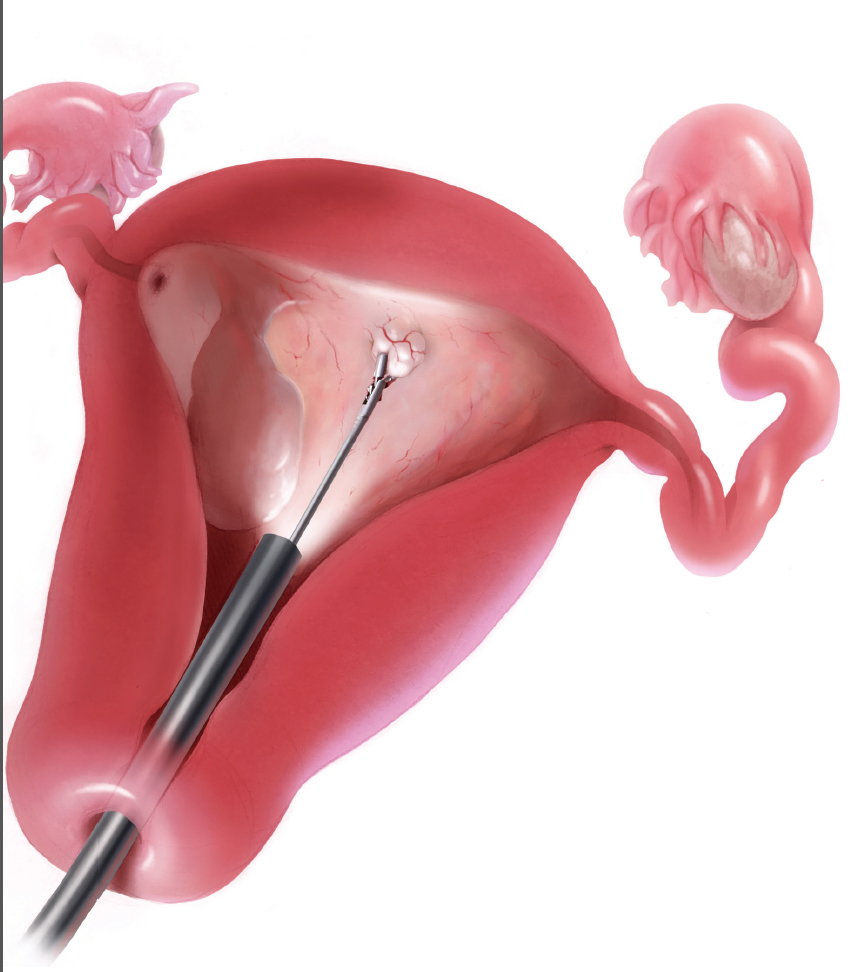
عوارض احتمالی بعد از نمونهبرداری از رحم
اگرچه بیوپسی آندومتر یک روش ایمن است، اما ممکن است برخی عوارض خفیف تا متوسط ایجاد شود:
-
درد یا گرفتگی شکمی مانند درد پریود
-
لکهبینی یا خونریزی خفیف تا چند روز
-
ترشحات واژینال با رنگ قهوهای یا صورتی
-
در موارد نادر، عفونت یا آسیب به دیواره رحم
در صورت داشتن علائمی مانند تب، درد شدید، خونریزی زیاد یا بوی بد واژینال، حتماً با پزشک تماس بگیرید.
آیا میتوان از روشهای جایگزین استفاده کرد؟
در برخی موارد، اگر نمونهبرداری از رحم با درد شدید یا مشکلات فنی همراه باشد، پزشک ممکن است از روشهای جایگزین زیر استفاده کند:
-
هیستروسکوپی با نمونهبرداری هدایتشده
-
نمونهبرداری در محیط بیمارستان با بیحسی کامل یا بیهوشی کوتاهمدت
-
کورتاژ تشخیصی (D&C) در اتاق عمل
این روشها معمولاً در شرایط خاص انجام میشوند و نیازمند بررسی بیشتر هستند.

جمعبندی
در پاسخ به این سؤال که «آیا نمونهبرداری از رحم درد دارد؟» باید گفت:
-
بسیاری از زنان فقط ناراحتی یا درد خفیف شبیه به گرفتگی پریود را تجربه میکنند.
-
در مواردی، ممکن است درد متوسط یا حتی شدید احساس شود، بهویژه اگر فرد دچار اضطراب یا سابقه واژینیسموس باشد.
-
با آمادگی ذهنی، مصرف مسکن، استفاده از بیحسی موضعی و آرامسازی بدن میتوان این درد را به حداقل رساند.
نمونهبرداری از رحم یک روش بسیار مفید و حیاتی در تشخیص بیماریهای رحم است و انجام آن میتواند از پیشرفت بیماریهای جدی مانند سرطان جلوگیری کند. در صورت نگرانی یا تجربه قبلی دردناک، حتماً موضوع را با پزشک خود در میان بگذارید تا مناسبترین راهکار برای شما در نظر گرفته شود.
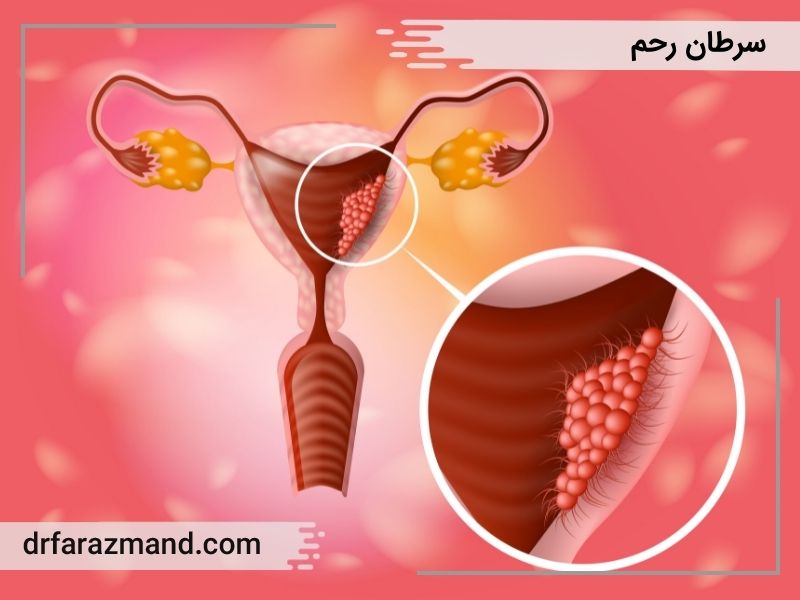
آیا سرطان رحم با پاپ اسمیر مشخص میشود؟
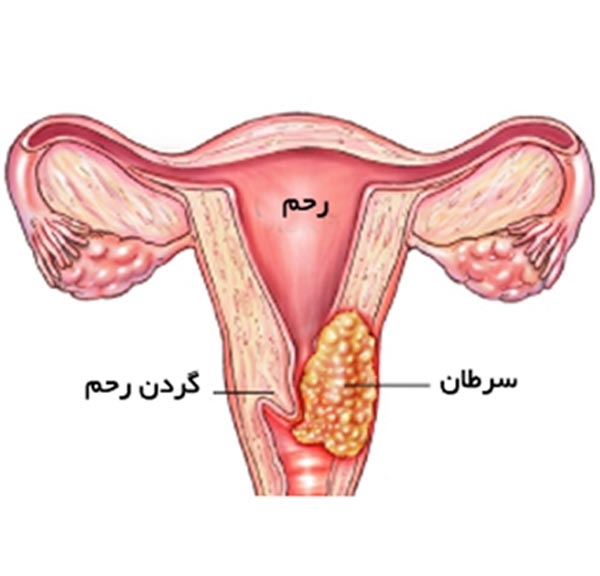
پاپ اسمیر (Pap Smear) یکی از شناختهشدهترین تستهای غربالگری در حوزه سلامت زنان است. این آزمایش نقش مهمی در تشخیص زودهنگام تغییرات سلولی در دهانه رحم دارد، اما بسیاری از زنان این پرسش را مطرح میکنند که آیا با پاپ اسمیر میتوان سرطان رحم را هم تشخیص داد؟ برای پاسخ دقیق به این سؤال، لازم است که ابتدا با ساختار رحم، هدف آزمایش پاپ اسمیر و محدودیتهای آن آشنا شویم. در این مقاله به صورت کامل و علمی به بررسی این موضوع خواهیم پرداخت.
شناخت ساختار رحم و ناحیه دهانه رحم
برای درک بهتر عملکرد پاپ اسمیر، باید ابتدا تفاوت بین بخشهای مختلف رحم را بدانیم:
-
رحم (Uterus) یک اندام توخالی عضلانی است که در حفره لگن زنان قرار دارد و در دوران بارداری نقش نگهداری و تغذیه جنین را دارد.
-
دهانه رحم (Cervix) بخش انتهایی و باریک رحم است که رحم را به واژن متصل میکند.
-
آندومتر (Endometrium) یا پوشش داخلی رحم، لایهای است که در طول چرخه قاعدگی دچار تغییرات میشود و منشأ اصلی بسیاری از سرطانهای رحم است.
پاپ اسمیر نمونهبرداری از سلولهای دهانه رحم است، نه خود رحم. بنابراین باید دید که این آزمایش در چه محدودهای اطلاعات میدهد.
پاپ اسمیر دقیقاً چه چیزی را بررسی میکند؟
در آزمایش پاپ اسمیر، پزشک با استفاده از ابزار خاصی نمونهای از سلولهای سطحی دهانه رحم را برمیدارد. این نمونه به آزمایشگاه فرستاده میشود تا بررسی شود که:
-
آیا سلولها ظاهر طبیعی دارند یا دچار دیسپلازی (تغییرات غیرطبیعی) هستند؟
-
آیا نشانهای از عفونت ویروسی HPV (ویروس پاپیلومای انسانی) وجود دارد؟
-
آیا زمینهای برای سرطان دهانه رحم یا مراحل پیشسرطانی دیده میشود؟
در نتیجه، پاپ اسمیر اساساً برای تشخیص سرطان دهانه رحم طراحی شده است، نه سرطان خود رحم.

تفاوت سرطان رحم و سرطان دهانه رحم
برای درک بهتر محدودیتهای پاپ اسمیر، لازم است تفاوت این دو نوع سرطان را بدانیم:
سرطان دهانه رحم (Cervical Cancer)
-
از سلولهای دهانه رحم منشأ میگیرد.
-
اغلب با ویروس HPV مرتبط است.
-
پاپ اسمیر بهترین ابزار غربالگری آن است.
-
در صورت تشخیص زودهنگام، درمانپذیر است.
سرطان رحم (Uterine or Endometrial Cancer)
-
معمولاً از پوشش داخلی رحم (آندومتر) منشأ میگیرد.
-
بیشتر در زنان یائسه دیده میشود.
-
ارتباطی با HPV ندارد.
-
پاپ اسمیر قادر به تشخیص مستقیم آن نیست.
-
روش تشخیص آن معمولاً شامل سونوگرافی، بیوپسی آندومتر، هیستروسکوپی و کورتاژ است.
آیا پاپ اسمیر میتواند نشانههایی از سرطان رحم را نشان دهد؟
در موارد بسیار نادر، اگر سلولهای سرطانی از داخل رحم به سمت دهانه رحم ریزش کنند، ممکن است در آزمایش پاپ اسمیر دیده شوند. اما:
-
این اتفاق معمول نیست.
-
در بیشتر موارد، سلولهای غیرطبیعی رحم وارد نمونهبرداری پاپ اسمیر نمیشوند.
-
پاپ اسمیر برای تشخیص سرطان آندومتر (سرطان رحم) روش قابل اعتمادی نیست.
بنابراین، اگرچه در موارد معدودی پاپ اسمیر ممکن است نشانهای از سرطان رحم را نشان دهد، ولی برای این هدف طراحی نشده و نباید به تنهایی به آن تکیه کرد.
چه روشهایی برای تشخیص سرطان رحم وجود دارد؟
اگر پزشک مشکوک به سرطان رحم باشد (مثلاً به دلیل خونریزی غیرطبیعی پس از یائسگی یا درد لگنی مزمن)، از روشهای دقیقتری استفاده میکند، از جمله:
۱. سونوگرافی ترانس واژینال
-
ضخامت آندومتر را اندازهگیری میکند.
-
اگر ضخامت بیشتر از حد طبیعی باشد، بررسیهای بیشتر انجام میشود.
۲. نمونهبرداری آندومتر (بیوپسی رحم)
-
با استفاده از لولهای نازک، نمونهای از بافت داخلی رحم برداشته میشود.
-
دقیقترین روش برای تشخیص سرطان رحم است.
۳. هیستروسکوپی
-
با وارد کردن دوربینی کوچک به داخل رحم، پزشک مستقیماً آندومتر را مشاهده میکند.
-
برای بررسیهای دقیقتر و گرفتن نمونه از نواحی مشکوک استفاده میشود.
۴. کورتاژ تشخیصی (D&C)
-
تحت بیحسی انجام شده و سلولهای آندومتر برای بررسی پاتولوژیک برداشته میشوند.
چه زنانی در معرض خطر سرطان رحم هستند؟
برخی عوامل میتوانند خطر ابتلا به سرطان آندومتر را افزایش دهند:
-
یائسگی دیررس یا قاعدگی زودرس
-
نداشتن سابقه بارداری
-
چاقی و سندرم تخمدان پلیکیستیک (PCOS)
-
دیابت یا فشار خون بالا
-
استفاده طولانیمدت از استروژن بدون پروژسترون
-
سابقه خانوادگی سرطان رحم یا کولون
-
سندرم لینچ (نوعی اختلال ژنتیکی)
زنان با این شرایط نیاز به بررسی دقیقتر و انجام تستهای اختصاصی دارند، نه فقط پاپ اسمیر.

آیا انجام منظم پاپ اسمیر کافی است؟
انجام پاپ اسمیر به طور منظم برای غربالگری سرطان دهانه رحم ضروری است، اما نمیتواند جایگزین بررسیهای تخصصی برای سایر سرطانهای ناحیه لگن مانند سرطان رحم، سرطان تخمدان یا سرطان واژن شود.
در صورت وجود علائمی مانند:
-
خونریزی بعد از یائسگی
-
خونریزی غیرطبیعی بین قاعدگیها
-
ترشحات غیرمعمول واژن
-
درد مداوم لگن یا کمر
باید به پزشک مراجعه شود، حتی اگر نتیجه پاپ اسمیر طبیعی باشد.
آیا میتوان سرطان رحم را با روشهای غربالگری کشف کرد؟
در حال حاضر، برخلاف سرطان دهانه رحم که تست پاپ اسمیر دارد، برای سرطان رحم هنوز هیچ روش غربالگری سراسری و ثابتشدهای وجود ندارد. به همین دلیل، شناخت علائم و مراجعه زودهنگام به پزشک در صورت مشاهده نشانهها بسیار مهم است.

نتیجهگیری نهایی
در پاسخ به سؤال “آیا سرطان رحم با پاپ اسمیر مشخص میشود؟” باید گفت:
خیر، پاپ اسمیر برای تشخیص مستقیم سرطان رحم طراحی نشده است و تنها سلولهای دهانه رحم را بررسی میکند. در موارد نادر ممکن است بهصورت تصادفی سلولهای سرطانی رحم دیده شوند، اما این استثناء است نه قاعده.
بنابراین:
-
پاپ اسمیر ابزاری عالی برای شناسایی تغییرات پیشسرطانی و سرطان دهانه رحم است.
-
تشخیص سرطان رحم نیاز به آزمایشها و بررسیهای جداگانهای مانند سونوگرافی، بیوپسی آندومتر یا هیستروسکوپی دارد.
-
آگاهی از علائم هشداردهنده و مراجعه به پزشک در صورت بروز آنها بهترین راه برای تشخیص زودهنگام سرطان رحم است.

انجام مرتب پاپ اسمیر برای سلامت زنان حیاتی است، ولی نباید بهعنوان تنها روش تشخیص تمامی سرطانهای دستگاه تناسلی تلقی شود. پزشک با بررسی دقیق شرح حال بیمار، سابقه خانوادگی و علائم بالینی میتواند روش مناسب تشخیصی را انتخاب کند.